20数年患った「慢性上咽頭炎」の治療を始めて丸3年になります。治療も進み、ようやく先行きが見えてきたので、このあたりで自分の備忘録もかねて、思うところを書き記しておきたいと思います。私自身、ネットに散見される体験談に随分助けられました。私の経験が同じ悩みを持つ方に、少しでも参考になれば幸いです。
始まりは20年前
鼻の奥に何かある...
初めてその兆候が表れたのは、20数年前のこと。当時バンドでボーカルをしていた私は、ある日、鼻の奥に違和感を覚えました。鼻水が詰まっているようなのに、鼻をかんでも何も出ない。鼻のとおりが悪いような気がするのに、別に鼻が詰まっているわけでもない。いつもならスカーンと頭に抜ける声が全然響かない… 風邪をひいているわけでもなく、医者に行っても異常はなく、市販の点鼻薬を使ってみるも、一向に効果がなく、声は出しづらくなる一方。その後、バンドとは疎遠になり、市民ミュージカルの裏方に関わって作曲を始めたこともあって、だんだん歌うことが億劫になっていきました。
ちょうどそのころから、頻繁にひどい喉風邪を引くようになりました。喉が焼けるように痛み始めると、決まって翌日から高熱が出てなかなか下がらない。まだ若くて医者に行くのも面倒だったので、喉が痛くなった時点で市販の解熱剤を倍量飲んで熱が上がらないように叩くといった無茶を何年も繰り返していました。
今振り返ると、あれが慢性上咽頭炎を根付かせてしまったそもそもの原因だったのではないかと思います。
そうこうするうちに、激しい咳を伴うひどい風邪を引いてしまいました。さすがにこの時は医者にかかって薬を処方してもらい、風邪そのものは一週間ほどで軽快しました。
大量の「痰」を除いて。
他の症状はすっかりなくなり、咳も喉の痛みもなくなったのに、痰だけがおさまらないのです。どこから来るのかわからない粘液が口の中や喉にまとわりついて、咳ばらいをしてからでないと話すことすらままならない状態が続きました。何軒も耳鼻咽喉科科を訪ねましたが「少々粘液が多いくらいで異常はない」「無色透明の痰なら問題はない」と言われるばかり。健康診断で相談したら「逆流性食道炎では?」と言われ、胃カメラを飲むも所見なし。挙句の果てに「精神的なものでは?」と安定剤を処方される始末。ひどいときには粘液で口の中がいっぱいになってしまうほどなのに、まったく打つ手がなく行き詰ってしまったのでした。
もう一度歌いたい
そして十数年。無色透明で糸をひくほど粘り気の強い粘液がべっとりまとわりついた喉は、すっかり私の日常になってしまっていました。長年携わった市民ミュージカルの仕事が一段落したとき、もう一度自分で歌えるようになりたい、歌うことを教えられるようになりたいという思いがふつふつと湧きあがり、YUBAメソッドの門を叩きました。弓場先生の元で学べばもう一度歌える体を取り戻せるのではないか。そう思いながらレッスンに通いました。
弓場先生の指導の元、自分は実は高音域が強いということに気が付きました。YUBAメソッドのトレーニングのおかげで高いほうへの音域は見る見るうちに1オクターブ伸び、今まで聴いたことすらなかったソプラノの歌が歌えるようになりました。
その一方で、中低音域は伸び悩みました。声が響かず、コントロールできないノイズが入り、少し歌っただけで喉が枯れてしまうというありさま。レパートリーはおのずと超高音を売りにする歌に偏っていきました。
YUBAメソッドで3年ほど学んだころ、勧められて認定インストラクターの試験を受け、無事合格。確かに、目覚ましく伸びた高音域は、YUBAメソッドの効果を体現していましたが、中低音域には拭えないコンプレックスを抱えたまま。油断すると声帯にまでまとわりつく粘液も相変わらずでした。
インストラクターを続けたいのなら

そんなある日、全国のインストラクターが集まる研修会で、先輩インストラクターから「慢性上咽頭炎」のことを聞いたのです。その症状は、私が長年悩まされていた、まさにそのものでした。ただ治療は激痛を伴うとのこと。その後、堀田修先生の著書を読み漁り、慢性上咽頭炎に関する情報を集めました。それでもなお、なかなか治療には踏み切れずにいたのです。
しかし、その年の秋の研究所の発表会での歌は、あまりにも惨憺たる出来。これでインストラクターがつとまるのか?と自問自答した末、激痛を伴うという「EAT(Bスポット療法)」を受けることを決意。当時、私が住む滋賀県内には、EATを行っている耳鼻咽喉科は2軒しかなく、そのうち、ホームページでの解説が詳しかった地元の医大出身の先生のクリニックを訪ねることにしました。
初回の診察では、まずCTを撮影し、ここで副鼻腔炎がないことを確認すると、悪いのは上咽頭という流れに。ただ私の場合は、ファイバースコープで見ても、上咽頭はつるんと綺麗なもので、よく症例の写真にあるようなあからさまな炎症や膿といったものは見られず。いざ咽頭捲綿子で上咽頭を擦ってみるも、これも本で見たようなおびただしい出血もなく…。
しかし、塩化亜鉛が触れた上咽頭の痛みは、未だ形容する言葉が見つからないほどの激痛。その激しい痛みの中で、印象的だったのは、鼻の奥の空間が少し広がったような感覚でした。
結局、しばらく様子を見てみましょうということで継続して通うことになったのです。後でネットの情報を見ると、出血がないと上咽頭炎ではないという診断で終わりになってしまうことも多いとのこと。ここで継続という判断をしてもらえたのは、今思えば本当に幸いでした。
忘れもしない10月の最終日のことでした。この日から、まさか3年も通うことになるとは…
痛いところが傷んでいるとは限らない
喉の感覚はいいかげん

初めてEATを受けたときに衝撃だったことがあります。それは「今まで痛いと思っていた場所はそこではなかった」ということ。
頻繁に引いていた喉風邪の始まりに来る痛み。それは喉の奥、声帯に至るまでの下の方だと思っていました。病院で先生が覗き込んで「ちょっと赤くなってますね〜」というのもその場所。処方されたうがい薬で一生懸命洗っていたのもその場所でした。
しかし、塩化亜鉛を塗られて激痛が走ったのは、まさに「その場所」だったのです。明らかにそのはるか上方に咽頭倦綿子が突っ込まれているにも関わらず。
人間の体には「放散痛」というものがあって、必ずしも傷んでいる場所が痛むわけではないと言うことを、その後、堀田先生の本で知りました。そして、喉の奥は身体の他の場所にも増して、場所の感覚がいい加減なのだとも…
上咽頭はどうしたって自分では見られません。目で確かめながら場所を探ることができません。自分が痛い、気持ち悪いと感じている場所は、本当は一体どこなのか。これにはその後、ずっと悩まされることになります。
自分の喉の形を探る
EATを初めて2ヶ月、15,6回の施術を受ける頃には、上咽頭の正面、アデノイドと呼ばれるあたりは塩化亜鉛を塗っても痛みを感じなくなっていました。しかし、この時点でも喉や口中にまとわりつく粘液は、少々減ったような気はするものの相変わらず。
一般的に、EATは15回程度が一応の区切りと言われています。あくまで推測ですが、罹患して数ヶ月から1、2年程度の慢性上咽頭炎なら、患部はアデノイド周辺にとどまり、15回程度で区切りをつけることができるのでしょう。しかし、私の場合はさらに広範囲に炎症が広がってしまっていたようで、大変なのはここからでした。
基本的には先生の手技も患部は見えない手探り。私の場合は内視鏡でも目立った所見がない以上、自分で具合が悪い場所を伝えることができなくては話になりません。
幸い、今はインターネットでありとあらゆる医学資料を見ることができます。様々な角度から切り開いた解剖図、内視鏡写真やMRI画像、実際の人体解剖標本に至るまで。これらを見ながら、鼻うがいで流れる水の僅かな感覚と照らし合わせ、自分の上咽頭の形を探りました。
慢性上咽頭炎のことを教えてくれた先輩インストラクターは、百戦錬磨のプロ患者。自分で咽頭倦綿子を上咽頭に突っ込んで塩化亜鉛を塗ってしまうという猛者でした。彼ほどになると「喉の奥の構造が手にとるように分かる」のだとか。3年経った今は、私もかなり分かるようになってはきましたが、それでもまだ確信が持てないことが多々あります。
先生には間違った場所を指し示して、随分回り道をさせてしまったことも多かったのではと、今振り返ると申し訳なく思います。
鼻うがいのこと
口から入れて鼻から出す
慢性上咽頭炎のケアに必須と言われている「鼻うがい」。3年間で鼻の奥を洗った回数、おそらく1万回は下らないでしょう。全日本鼻うがい選手権なんてものがあったら余裕で優勝できる自信がありますw
水色ボトルのハナクリーンに始まり、電動鼻うがいのハナオート、みんな大好きサイナスリンスを経て、たどり着いたベスト・オブ・鼻うがい、それは
リバース鼻うがい でした。
鼻からうがい水を入れて、もう一方の鼻または口から出すというのが、一般的な鼻うがいですが、リバースはその逆で、口からうがい水を入れて鼻から出します。鼻うがいでは届かない口腔に近い箇所を洗いたいと思ったときに偶然できるようになったのですが、このやり方、通常の鼻うがいにはない利点がいくつもあります。
まず、うがい水が少なくて済むこと。通常の鼻うがいは言わば「かけ流し」なので、上咽頭をしっかり洗おうとすると、あっという間に1リットルくらい必要になりますが、リバースならコップ1杯で7,8回は洗えて経済的。水が喉に滞留する時間が長いので、ココと思った場所を念入りに洗えるのも利点です。
次に上咽頭の隅々まで洗えること。通常の鼻うがいでは、水が当たるところをコントロールするのが難しく、また、水の勢いが相当強くないと隅々まで行き渡らせることは難しいです。これも、リバースであれば、頭の傾きや舌の動きで水の流れを微調整することで、慣れれば思ったところに水を簡単に届けることができます。
そして、場所を選ばず手軽にできること。さすがに鼻から水を吹き出す姿はビジュアル的にアレなので、周囲の人目は気にしなくてはなりませんが、ペットボトルにうがい水を作ってさえ置けば、水場があればどこでもできるのは便利です。塩を定量小袋に入れて持っていれば、ペットボトルのミネラルウォーターを買って、その場でうがい水を作ることもできます。
またガラガラと曝気している間は、息を吐いているので耳管が閉じて、耳に水が入る心配がないのも地味に安心です。
欠点は、口腔内の雑菌が鼻腔に入る懸念があるということ。一度副鼻腔炎になってしまったのは、そのせいかもしれません。以来、鼻うがいの前に、コンクールFマウスウォッシュで口腔内を殺菌するようにして、その後はトラブルはありません。おかげで歯茎の調子も良くなりましたw
※2023/06/15追記 リバース鼻うがいについては、後日談があります。こちらもご覧ください。
色々混ぜた末に
ネットでは鼻うがいの塩にこだわったり、色んなものをうがい水に混入している記事をたくさん見かけます。
重曹、にがり(塩化マグネシウム)、アズレン、アストリンゴゾール、自然海塩、ヒマラヤ岩塩、マヌカハニー、硫酸亜鉛、キシリトール、グレープフルーツシードエクストラクト、ビオフェルミン顆粒、酪酸菌、etc‥
ええ、試しましたとも。ほぼすべてw
全く効果のなかったもの、多少は効き目があると思われたもの、匂いや刺激に耐えられなかったもの… 病状や体質の違いもあるので一概に評価はできませんが、私の場合、群を抜いて効果があったのは、意外にも
3%の食塩水 でした。
特別な塩ではなく、スーパーで1キロ100円で売ってる普通の塩、混ぜものなしの食塩水です。
一般的に、鼻うがいには1%程度の食塩水が勧められています。人間の体液の塩分濃度が0.9%なので、それに近い濃度だと刺激が少なく痛みを感じることがないからです。
そして、堀田修先生の最新刊では、2~3%程度の高張液での鼻うがいが紹介されています。
いきなり3%は刺激が強すぎたので、何日もかけて徐々に濃度を上げて慣らしていきました。2%になったとき、どこからかの隙間から膿混じりの粘液が引きずり出されて来ました。そして、3%に達したときに、それまでとは明らかに違うインパクトが現れました。
粘液が染み出していると思われる場所を洗い流すと、炎症を起こしている箇所がまだらに沁みて、どこが悪いのかがはっきり分かるようになったのです。まさに傷口が「洗い出される」ような感覚で、痛いというよりは「熱い」という感じでした。その晩はそのまま就寝。翌朝目が覚めると粘液が激減していました。
以来、3%食塩水で洗い出して炎症がはっきりした箇所を、塩化亜鉛で叩いてもらうことを繰り返し、回復に加速がついて来ました。浅い炎症であれば、時間をかければ3%食塩水だけでも潰せるようで、EATの綿棒が届かない耳管の奥に残っていた炎症も、繰り返し洗っているうちに収まって来ています。
良くならないのは「当たっていない」から
もはや「上咽頭」炎でもない
EATを続けて、出血も痛みもなくなったのに症状がおさまらない、という嘆きを時折目にします。あくまで素人の考えですが、典型的な上咽頭炎を超えた場所にも炎症が広がっているからではないかと思います。
私の場合も、最初の2ヶ月ほどで、一般的に上咽頭炎で悪くなる部位は良くなりました。しかし、本番はそこからでした。結果から言えば、炎症は口蓋垂から上の部分ほぼすべて、さらに上咽頭以外の部位にまで広がっていたようです。敢えて豪語しますが、EATや鼻うがいは、「当たって」さえいれば、何らかの効果はあります。効果がなければ、それは「当たっていない」ことを疑っていいと思います。
ここが怪しい、ここが痛い、ここが気持ち悪いと次々に注文をつける私に根気強く付き合ってくださった先生には、本当に感謝しています。
中でも「こんなところにまで?!」と驚いた部位を記しておきます。治療に行き詰まってしまった方に、少しでも参考になれば幸いです。
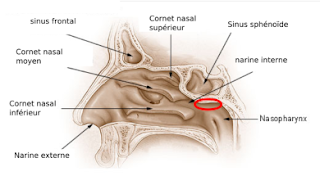
上咽頭天蓋
アデノイドからさらに上の鼻腔入り口との境目部分、口から咽頭倦綿子を入れるとかなり奥に感じる部分です。正面の痛みがなくなった後、どうも鼻が「フガフガ」すると、試しに擦ってもらったところ、強烈な痛みとともに出血が見られたところです。
上咽頭側壁
耳管隆起、耳管の開口部周辺とその内部です。粘液が喉ではなく口の中に落ちてくる場合は、鼻腔後部からこのあたりの炎症を疑っていいと思います。私の場合、痛みが耳に響く感覚が早くからあったのですが、ここに気がついたのはかなり後になってからでした。耳管の中はさすがにEATも届かないので途方にくれましたが、幸い3%高張液の鼻うがいが効いたようです。
鼻腔後部
もはや上咽頭でもありません。ここは経鼻のEATでないと届きません。私の場合は鼻腔の中も浮腫があったようで、鼻腔内を擦過してもらうようになってから、鼻の空間が倍になったかと思うほどに通りが良くなりました。
ローゼンミュラー窩内部
リバース鼻うがいでも意識しないと水がうまく届かないところで、ずっと見落としていました。鼻腔後部に水を流し込むつもりで思い切り頭を反らせてから、頭を左右に傾けてようやく届きました。水が入ると、かなり深い溝になっていると感じます。経口・経鼻両方のEATで擦過してもらうとともに、3%高張液で最深部まで洗って、徐々に良くなってきています。
慢性の炎症の厄介さ
20年以上も患っていると、何もない健康な喉がどんな感じなのか、体がすっかり忘れてしまっています。治療を始めた当初、自覚症状は「大量の粘液」だけでした。しかし、EATを繰り返すうちに、上咽頭の粘膜全体が「腫れて」いることに気づきました。正確には、腫れが引いて初めて腫れていたことに気が付くのです。
腫れがなくなった粘膜の感覚は感動的でした。しかし、それも序の口。治療を続けるうちに、まるで薄皮をめくっていくかのごとく、喉の奥の空間が広がっていきました。
内視鏡ではほとんど所見が見られなかったので、実際の浮腫はコンマ何ミリの厚みだったのでしょう。しかし、歌ってみると、上咽頭に響く感覚が明らかに変わって行くのがわかりました。

また、私の場合、炎症があって粘液がしみ出している箇所でも、治療の手が届いていない時点では、痛みが全くありませんでした。粘液が染み出していると思われるあたりをここか?と何度も擦過するうちに、徐々に鈍い痛みと熱を持って腫れた感覚が出てきます。やがてはっきりと痛む箇所が表に現れてきて、そこで初めて標的が明確になるのです。
何食わぬ顔をして潜んでいる病巣を、藪をつついて暴いていく。ここだと思って叩いて良くなっても、また次が現れる。終わりの見えないモグラ叩き。そんな感じでした。
上咽頭に限らず「慢性」の炎症は、細菌や免疫の働きで引き起こされる通常の炎症と異なり、まだその仕組みはよく分かっていないそうです。すっかり体の一部になって巣食ってじわじわと悪さをする。慢性の炎症のたちの悪さは、そんなところなのでしょうか。
医者の立場と患者の思い
EATは、医者も患者も患部が見えません。内視鏡下で施術される先生もおられるそうですが、私のように、目視で明確な所見が得られない場合はあまり意味がなく、患部がどこなのか、効果が現れているかは、患者の訴えだけが全てになります。患者も患者で、どこがどのように悪いのか、伝えるのはひと苦労。こうなると要領を得ないことも多く、医師にとっては、非効率でストレスフルな治療にならざるを得ません。加えて、診療明細を見て啞然とするほどの低い保険点数。残念ですが、これではやってやろうと言う先生はなかなか増えないだろうと思います。
せっかくEAT を始めてくださったのに、患者さんがあまりにも口うるさく色んなことを要求するのに耐えかねて、EATの予約を制限したり、治療そのものをやめてしまう先生もおられるようです。自分はそんな面倒くさい患者にはならないようにしようと思ったのですが、結局、一番面倒くさい患者になってしまいました。先生には申し訳ないことをしたと、山のように反省する一方で、でも、ここまでたどり着くには、そうするしかなかったという気持ちもあるのが、ジレンマです。
EATをやってくれる病院はまだまだ少なく、そこにたどり着くまでには、相当苦労されている患者さんが多いと思います。やっと巡り合えた先生に過度に頼りがちになる気持ちを、先生方には、やっぱり理解していただきたい、その一方で、患者側も、この治療は決して医師にとって簡単でも割に合う治療でもないということを理解しておかなくてはならない…
今も、そう自分に言い聞かせています。